Qui sont cutané Cellule T des lymphomes?
Les lymphomes sont des tumeurs du ganglions lymphatiques et lymphatique système. Extranodal Les lymphomes sont des tumeurs qui surviennent dans des organes ou des tissus extérieurs au système lymphatique. Lorsque des lymphomes se produisent sur la peau sans signe de maladie ailleurs au moment du diagnostic, ils sont appelés «primaireLymphomes cutanés. Il existe de nombreux types de lymphomes cutanés primaires, mais ils peuvent être largement divisés en deux catégories, les lymphomes cutanés à cellules T et les lymphomes cutanés à cellules B. De tous les lymphomes cutanés primaires, 65% sont du type à cellules T.
Les lymphomes cutanés à cellules T (CTCL) font référence à une affection cutanée rare mais grave dans laquelle il existe une anomalie. néoplasique prolifération de lymphocytes avec un sous-type «T» (dérivé du thymus). Le diagnostic est posé par la peau. biopsie.
Classification des lymphomes cutanés à cellules T
Récemment, l'Organisation mondiale de la santé (OMS) et l'Organisation européenne pour la recherche et le traitement des Cancer La classification (EORTC) a atteint une classification consensuelle pour les lymphomes cutanés [1] et revue par l'OMS en 2008 [2]. Les lymphomes cutanés à cellules T sont répartis dans les classifications suivantes.
| Indolent (faible grade / croissance lente) comportement clinique | Comportement clinique agressif. |
|---|---|
|
|
La mycose fongoïde est le type de CTCL le plus courant et représente près de 50% de tous les lymphomes cutanés primaires. Le deuxième groupe de CTCL le plus fréquent est celui des troubles lymphoprolifératifs CD30 + cutanés primaires.
Mycose fongoïde
La mycose fongoïde est une affection dans laquelle la peau est infiltrée par des plaques ou des bosses constituées de globules blancs appelés lymphocytes. Il est plus fréquent chez l'homme que chez la femme et est très rare chez l'enfant. Sa cause est inconnue, mais chez certains patients, elle est associée à une allergie de contact préexistante. dermatite ou infection avec un rétrovirus
Mycosis fungoides a une évolution clinique indolente (de bas grade), ce qui signifie qu'elle peut persister à un stade ou pendant des années, voire des décennies, évoluer lentement vers un autre stade (des patchs aux plus épais). assiettes et éventuellement des tumeurs).
Le nom de mycose fongoïde est historique et déroutant: le lymphome cutané à cellules T n'a rien à voir avec une infection à levures.
Pièce Étape
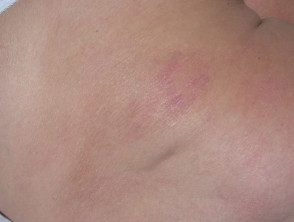
Au stade du patch mycose fongoïde, les lésions cutanées sont plates. La plupart du temps, ils sont ovales ou en forme d'anneau (Annuler) taches roses sèches sur la peau couverte. Ils peuvent disparaître spontanément, rester de la même taille ou grossir lentement. La peau peut être atrophique (éclaircie), et peut ou peut ne pas démanger. Le stade de patch des mycoses fongiques peut être difficile à distinguer du psoriasis, discoïde eczéma ou parapsoriasis
Patch de stade Mycosis fungoides
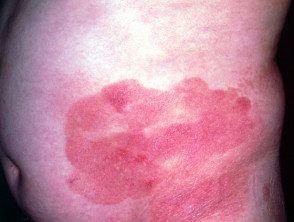
Mycose fongoïde
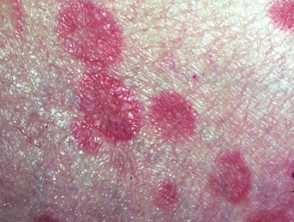
Mycose fongoïde
Mycose fongoïde
Voir plus d'images de lymphome cutané à cellules T.
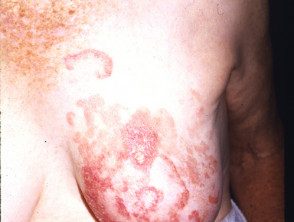
Poikiloderma atrophie vasculaire
Poikiloderma atrophicans vasculare est une variante inhabituelle dans laquelle la peau présente des zones d'amincissement, de changement de pigment et de dilatation de la peau. capillaires (télangiectasie)
Poikiloderma vasculare atroficans
Mycose fongoïde
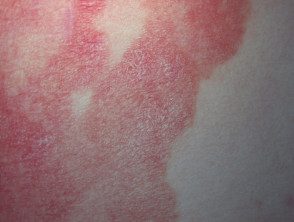
Mycose fongoïde
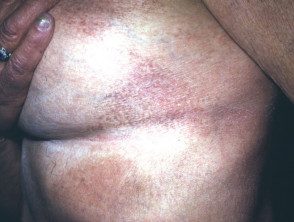
Mycose fongoïde
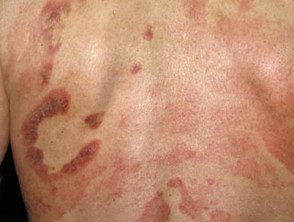
Plaque d'immatriculation Étape
Au stade de la plaque des mycoses fongiques, les plaques s'épaississent et peuvent ressembler au psoriasis. Ils ont tendance à démanger.
Stade de la plaque de mycose fongoïde
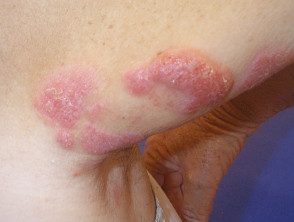
Mycose fongoïde
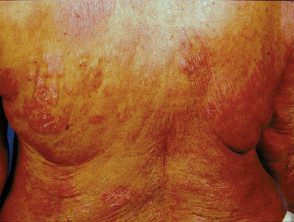
Mycose fongoïde
Mycose fongoïde
Découvrez plus d'images de Lymphome cutané à cellules T.
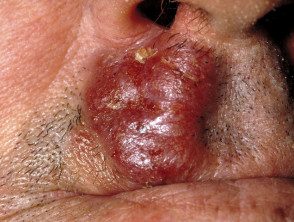
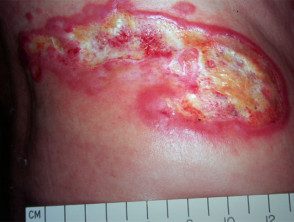
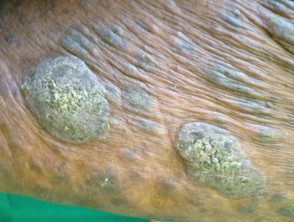
Tumeur Étape
Au stade tumoral, la mycose fongoïde, de gros morceaux irréguliers se développent à partir des plaques de novo. Ils peuvent s'ulcérer. À ce stade, la propagation à d'autres organes est plus probable qu'au cours des stades antérieurs. Le type de tumeur peut évoluer en lymphome à grandes cellules.
Mycose fongique au stade tumoral
Mycose fongoïde
Mycose fongoïde
mycose fongoïde 18
Découvrez plus d'images de Lymphome cutané à cellules T.
Variantes et sous-types MF
Il existe un certain nombre de variantes et de sous-types de mycoses fongoïdes. La plupart suivent les mêmes caractéristiques cliniques et pathologiques que la MF, mais certaines ont des caractéristiques distinctives décrites ci-dessous.
| Variante / sous-type | Caractéristiques cliniques / pathologiques. |
|---|---|
| MF folliculotrope (folliculaire lymphome à cellules) |
|
| Réticulose pagétoïde |
|
| Peau lâche granulomateuse |
|
| Mycose fungoides palmaris et plantaris |
|
Affections lymphoprolifératives cutanées primaires CD30 +
Il s'agit du deuxième groupe CTCL le plus courant et représente environ 30% de tous les cas CTCL. Ce groupe comprend le lymphome cutané anaplasique à grandes cellules et la papulose lymphomatoïde.
| Lymphome cutané anaplasique à grandes cellules primitif | Papulose lymphomatoïde |
|---|---|
|
|
Troubles lymphoprolifératifs CD30 +
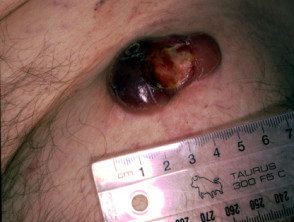
Lymphome anaplasique à grandes cellules
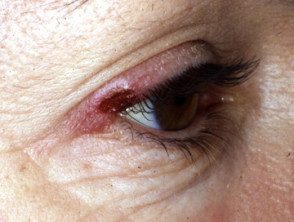
Papulose lymphomatoïde
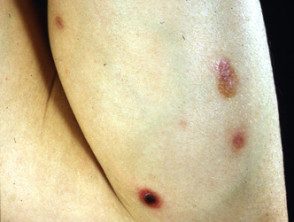
Papulose lymphomatoïde
Syndrome de Sézary
Le syndrome de Sézary est le nom donné lorsque le lymphome à cellules T affecte la peau de tout le corps. Il est également connu sous le nom de syndrome de l'homme rouge car la peau est rouge vif. La peau est également épaissie, sèche ou squameux et démange généralement beaucoup. L'examen révèle généralement la présence de cellules T néoplasiques (cellules Sézary) dans la peau, les ganglions lymphatiques hypertrophiés et le sang périphérique. Le pronostic du syndrome de Sézary est généralement mauvais avec une survie médiane de 2 à 4 ans. La plupart des patients meurent d'infections opportunistes dues à l'immunosuppression.
Syndrome de Sézary
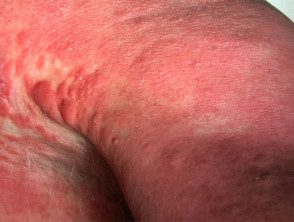
Syndrome de Sezary
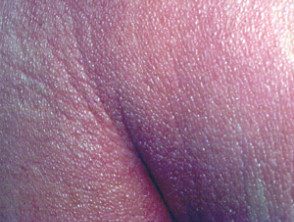
Syndrome de Sezary
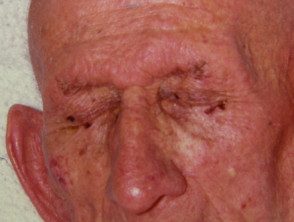
Syndrome de Sezary
Leucémie / lymphome à cellules T chez l'adulte
La leucémie / lymphome à cellules T adulte (ATLL) est une maladie sanguine grave dans laquelle il existe un grand nombre de cellules en circulation. atypique cellules. Elle est causée par une infection rétrovirale par le virus lymphotrope T humain (HTLV I). La condition peut être divisée en aigu et les types chroniques. L'ATLL aiguë est caractérisée par des lésions cutanées similaires à celles trouvées dans les mycoses fongiques ou le syndrome de Sézary, des ganglions lymphatiques hypertrophiés, des taux élevés de calcium dans le sang et des lésions osseuses. Le pronostic est mauvais pour ce type avec une survie qui varie de 2 semaines à plus d'un an. L'ATLL chronique ne présente que des lésions cutanées et a une évolution clinique et une survie plus longues, cependant, cela peut se transformer en une phase aiguë avec une évolution agressive.
Quelles investigations devraient être effectuées sur le lymphome cutané à cellules T?
Le diagnostic de lymphome cutané à cellules T est posé cliniquement et confirmé par un dermatopathologiste (voir mycose fongoïde pathologie) Il existe des caractéristiques microscopique changements observés dans la biopsie cutanée. Le diagnostic est souvent retardé de plusieurs mois ou années et peut nécessiter plusieurs biopsies, car le lymphome cutané précoce à cellules T peut être difficile à distinguer des autres affections cutanées, en particulier l'eczéma.
Les ganglions lymphatiques hypertrophiés peuvent également être biopsiés. Le lymphome cutané à cellules T peut provoquer un gonflement inoffensif, appelé «réactif» ou «endopathique» lymphadénopathieou résultat le mal croissance des ganglions lymphatiques.
La numération formule sanguine est normale chez la plupart des patients atteints d'un lymphome cutané à cellules T, mais une numération leucocytaire élevée est caractéristique du syndrome de Sézary. Certains patients peuvent subir une moelle osseuse. Aspirer ou biopsie
Les patients atteints d'un lymphome cutané à cellules T avancé peuvent Connecticut ou Résonance magnétique Analyse pour déterminer si la maladie affecte les organes internes.
Quel est le traitement du lymphome cutané à cellules T?
Le traitement de chaque patient varie et dépend du stade, de l'expérience locale et des médicaments et équipements disponibles. Les informations suivantes peuvent être utiles.
- Actuel stéroïdes
- Photothérapie UVB
- Photochimiothérapie PUVA
- Moutarde à l'azote topique
-
Bexarotène gel (un rexinoïde topique)
- Chimiothérapie
- Situé radiothérapie
- Radiothérapie par faisceau d'électrons
- Interférons
- Oral rétinoïdes
- Gemcitabine, une pyrimidine terme analogique, qui peut être combiné avec d'autres agents de chimiothérapie
-
Photophérèse extracorporelle.
- Cellules souches allogènes transplantation
Quel est le pronostic du lymphome à cellules T?
Le lymphome cutané à cellules T peut rester confiné à la peau pendant de nombreuses années, mais des cellules anormales peuvent éventuellement s'infiltrer dans d'autres tissus, tels que le sang, les ganglions lymphatiques, les poumons, le cœur, le foie et la rate.
Contrairement aux autres lymphomes, le pronostic est généralement bon. Les symptômes peuvent généralement être contrôlés avec un traitement. Cependant, le traitement n'est pas curatif.

