Que es hipogonadismo en las mujeres?
El hipogonadismo en las mujeres describe la función inadecuada de los ovarios, con una producción deteriorada de células germinales (óvulos) y sexo hormonasestrógeno y progesterona)
- Primario hipogonadismo se refiere a una condición de los ovarios (insuficiencia ovárica primaria / hipogonadismo hipergonadotrópico).
- El hipogonadismo secundario se refiere al fracaso de la hipotálamo o glándula pituitaria (hipogonadismo hipogonadotrópico).
¿Qué causa el hipogonadismo en las mujeres?
El hipogonadismo en las mujeres se debe a la interrupción de cualquier sección de la hipotalámicoVía hipofisaria-eje ovárico (figura 1). En una vía del eje hipotalámico-pituitario-ovárico que funcione correctamente:
- El hipotálamo produce la hormona liberadora de gonadotropina (GnRH) al inicio de la pubertad.
- La GnRH luego actúa sobre la glándula pituitaria, que produce folículohormona estimulante (FSH) y hormona luteinizante (LH)
- FSH y LH luego actúan sobre los ovarios para estimular la producción de estrógeno y progesterona.
Figura 1. La vía del eje hipotalámico-hipofisario-ovárico
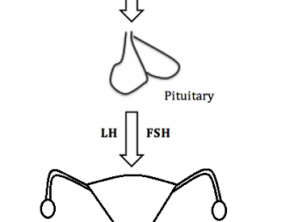
La vía del eje hipotalámico-hipofisario-gonadal en mujeres
FSH, follicle-stimulated; GnRH, gonadotropin–releasing hormone: LH, luteinising hormone.
¿Quién contrae hipogonadismo?
La insuficiencia ovárica primaria y el hipogonadismo secundario pueden ser congénito o adquirido [1,2].
Insuficiencia ovárica primaria congénita
El mecanismo principal para la deficiencia ovárica primaria congénita sigue siendo desconocido en la mayoría de los casos. Algunos casos se relacionan con:
- Cromosómico anomalías, como Turner síndrome (45, X cariotipo), síndrome de X frágil y galactosemia (incapacidad para procesar el azúcar galactosa)
- Disgenesia ovárica (desarrollo anormal de órganos) y agenesia (incapacidad del órgano para desarrollarse durante el desarrollo embrionario)
-
Suprarrenal congénita hiperplasia (Deficiencia de 17α-hidroxilasa).
Insuficiencia ovárica primaria adquirida
Las causas de la insuficiencia ovárica primaria adquirida incluyen:
- Medicamentos, como clorambucilo, ciclofosfamida y agentes alquilantes.
- Radioterapia
- Autoinmune enfermedades como el síndrome poliglandular autoinmune tipo 1
-
Infecciones virales, incluidas paperas, ooforitis, tuberculosis (TB), malaria, varicela y
- Bacteriano infecciones, como Shigella
- Iatrogénico enfermedad, como problemas posteriores a la ooforectomía (extirpación quirúrgica de los ovarios).
Hipogonadismo congénito secundario
El hipogonadismo secundario congénito es la deficiencia de gonadotropina debido a un genético mutación, como en el síndrome de Kallmann.
Hipogonadismo secundario adquirido
El hipogonadismo secundario adquirido puede deberse a daños en la hipófisis / hipotálamo. Las causas del hipogonadismo secundario adquirido pueden incluir:
- Intracraneal lesiones que ocupan espacio (p. ej., tumores y quistes)
- Infiltrativo enfermedad (p. ej., sarcoidosis y hemocromatosis)
- Infección (p.ej, meningitis y TB)
- Pituitaria apoplejía (sangrado en la glándula pituitaria)
- Trauma.
Las gonadotropinas pueden ser suprimidas por:
- Crónico enfermedad (p. ej., diabetes, anorexia, obesidad y renal enfermedad)
- Ejercicio excesivo
- Enfermedad crítica
- Opiáceos crónicos glucocorticoideso uso de esteroides anabólicos
- Hiperprolactinemia (un exceso de la hormona prolactina que induce la leche).
¿Cuáles son las características clínicas del hipogonadismo en las mujeres?
Las características clínicas del hipogonadismo dependen de la edad de presentación. [3].
Deficiencia de estrógenos antes de la pubertad
Los síntomas de niveles bajos de estrógenos rara vez están presentes en el hipogonadismo previo a la pubertad. Las características de presentación son ausencia de desarrollo puberal (crecimiento reducido y ausencia de pubis cabello) y primaria amenorrea (ausencia de menarquia)
Deficiencia de estrógenos después de completar la pubertad.
Después de la finalización de la pubertad, las características del hipogonadismo incluyen:
- Amenorrea secundaria (cesación de menstruaciones regulares durante 3 meses o el cese de menstruaciones irregulares durante 6 meses)
- Síntomas del climaterio (perimenopausia): palpitaciones, intolerancia al calor, sofocos, sudores nocturnos, irritabilidad, ansiedad, depresión, trastornos del sueño, pérdida de la libido, pelo grueso, sequedad vaginal y fatiga.
- Esterilidad.
¿Cuáles son las complicaciones de la deficiencia de estrógenos?
Los riesgos a largo plazo de la deficiencia de estrógenos incluyen un mayor riesgo de osteoporosis y enfermedad cardiovascular. El riesgo es mayor con una edad más temprana de inicio. Por el contrario, el riesgo de mama cáncer puede reducirse ligeramente
¿Qué cambios en la piel pueden deberse al hipogonadismo en las mujeres?
El estrógeno tiene un papel clave en el mantenimiento de la salud de la piel. El estrógeno ayuda a mantener el grosor de la piel y colágeno niveles, elasticidad de la piel y humedad. También se cree que juega un papel en la curación de heridas. [4].
Los niveles bajos de estrógeno están asociados con:
- Piel seca y delgada
- Arrugas potencialmente aumentadas
- Retraso en la cicatrización de heridas
- Pérdida de elasticidad, grosor y humedad de la piel vulvar, lo que resulta en molestias genitourinarias.
Los cambios en la piel también pueden reflejar la causa subyacente del hipogonadismo; por ejemplo, hiperpigmentación tal vez un firmar de una enfermedad autoinmune.
¿Cómo se diagnostica el hipogonadismo?
Si se sospecha hipogonadismo después de una historia y examen detallados, se puede seguir la siguiente vía de investigación.
- El paciente debe ser derivado a un especialista.
- Las investigaciones iniciales deben incluir [5,6]:
- La gonadotropina coriónica humana (hCG) excluye el embarazo
- FSH y LH
- Estradiol
- Hormona estimulante de la tiroides (TSH): los trastornos de la tiroides pueden presentarse con amenorrea
- Suero prolactina
- Pélvico ultrasonido exploración: prepubertad.
interpretación de resultados
- Una prueba de hCG positiva se debe al embarazo.
- Si el útero está ausente o hay otras anomalías anatómicas, se debe realizar una prueba de cariotipo.
- Los niveles bajos o bajos / normales de FSH y LH pueden indicar hipogonadismo hipogonadotrópico. Un Resonancia magnética El cerebro debe ser considerado.
- Antes de la pubertad, los niveles altos de FSH y LH pueden indicar insuficiencia ovárica primaria. Se deben evaluar las hormonas suprarrenales y se debe realizar una prueba de cariotipo.
- Un resultado elevado de prolactina debería provocar la consideración de una resonancia magnética hipofisaria.
¿Cuál es el tratamiento para el hipogonadismo en las mujeres?
El tratamiento del hipogonadismo se dirige al subyacente. patología cuando sea posible, ayudar a la mujer a volverse fértil si lo desea, y prevenir las complicaciones a largo plazo del hipoestrogenismo (es decir, osteoporosis, aumento de la enfermedad cardiovascular y urogenital atrofia)
Como regla general, las mujeres en edad reproductiva con hipoestrogenismo deben recibir terapia de reemplazo hormonal. Se debe buscar el aporte de especialistas, ya que existen posibles complicaciones significativas de la terapia hormonal, tales como:
- Hiperplasia endometrial y carcinoma en la terapia de estrógenos sin oposición: es habitual agregar un progestina para detener esto
- Mayor riesgo de cáncer de mama, venoso tromboembolismo, accidente cerebrovascular y isquémico cardiopatía.
Después de la menopausia, la terapia de reemplazo hormonal está indicada para síntomas significativos.

