¿Qué es la morfo?
La morfo (ortografía americana, morfea) se caracteriza por un área de inflamación y fibrosis (engrosamiento y endurecimiento) de la piel debido al aumento colágeno declaración. También se conoce como localizado esclerodermia. El termino esclerodermia cubre varios tipos de morfo y sistémico esclerosis.
Los subtipos de morfo varían según la ubicación de la piel afectada. Cualquier subtipo de morfo también puede provocar una afectación profunda o subdérmica de la grasa subyacente, fascia, músculo o hueso.
A diferencia de la esclerosis sistémica, la morfo no causa:
- Engrosamiento de la piel de los dedos de manos y pies (esclerodactilia)
- Específico autoanticuerpos en la sangre (como un anti-centrómero anticuerpo o anti-Scl70)
- Anormal pequeño vasos sanguineos en los dedos (pliegue ungueal capilares)
- Fibrosis y / o vascular Daño a los órganos internos.
Morfo
Morfo
Morfo
Morfo

Morfo
Morfo
Morfo
Ver más imágenes de morfo.
¿Quién contrae la morfo?
La morfo es rara y se estima que tiene un incidencia de 1 a 3 por cada 100.000 niños. Es tres veces más común en mujeres que en hombres y a menudo comienza en la infancia. Aunque no hereditariocierto HLA Los subtipos (HLA-DRB1 * 04: 04 y HLA-B * 37) están asociados con un mayor riesgo de morfo.
¿Cuál es la causa de la morfo?
La causa precisa de la morfo es desconocida.
- Localizado genético los factores parecen jugar un papel; por ejemplo, cutáneo el mosaicismo puede ser importante en lineal morfo, que sigue Líneas de Blaschko de epidérmico desarrollo.
- Hasta el 40% de los pacientes con formas graves de morfo tienen antecedentes personales o familiares de autoinmune enfermedad (p. ej., enfermedad tiroidea, vitiligo) o enfermedad reumatológica (p. ej., reumatoide artritis)
Por razones desconocidas, la morfo a menudo se desarrolla después de un desencadenante externo como:
- Picadura de insecto o picadura de garrapata (el papel de Borellia burgdorferi, causa de la enfermedad de Lyme es controvertido)
- Inyección (p. Ej., Bleomicina, silicona) o vacunación
- Fricción repetida
- Cirugía
- Radioterapia
- Herida penetrante
- Ejercicio extremo
- Repetida fricción menor a lo largo de la cintura, la correa del sujetador y inguinal región, en isomorfo diseminado placa morfo
Traumarelacionada con la morfo puede ocurrir en el sitio afectado, o en sitios distantes no relacionados.
¿Cuáles son los subtipos y las características clínicas de la morfo?
Al describir la morfo, considere tres características.
- Anatómico distribución: ubicación y si es limitada, lineal, generalizado o mezclado
- Morfología: inflamatorio, esclerótico, despigmentado o atrófica
- Profundidad de la afectación del tejido: piel, grasa, fascia, músculo, hueso.
Distribución anatómica
Los subtipos de morfo son limitados, lineales, generalizados o mixtos.
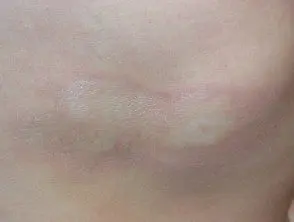
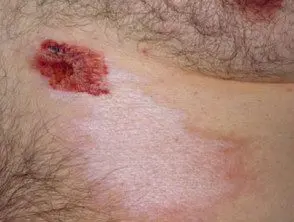
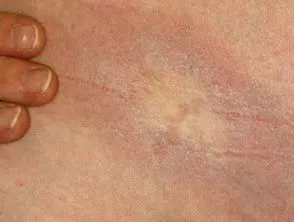
Morfo de placa limitada
- El tipo más común en adultos.
- Parches de forma ovalada de 1 a 20 cm de diámetro.
- Dos o menos sitios del cuerpo.
Los tipos raros de morfo placa limitada incluyen la morfo guttata y atrofodermia de Pasini y Pierini.
Morfo

Morfo

Morfo

Morfo
Ver más imágenes de morfo …
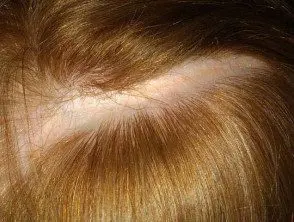
Morfo lineal
- Subtipo más común en niños
- Se encuentra en las extremidades, tronco o cabeza (craneofacial)
- Sigue líneas y remolinos llamados líneas de Blaschko
- Generalmente unilateral, pero tal vez bilateral y extendido en casos severos
La atrofodermia lineal de moulin es un subtipo raro de atrofia y pigmentado morfo lineal.
La morfo lineal craneofacial se subclasificó previamente como:
- En coup de saber (banda atrófica lineal +/- esclerosis, clásicamente en la frente o el cuero cabelludo)
- Parry Romberg / progresivo hemifacial atrofia (atrofia de la grasa, músculo y hueso +/- cambios escleróticos +/- dispigmentados, que afectan a un lado de la cara).
Estos tipos de morfo lineal craneofacial ocurren juntos y varían según la morfología y la profundidad del compromiso del tejido.
Morfo lineal

Morfo
Ver más imágenes de morfo …
Morfo generalizada
La morfo generalizada afecta a tres o más sitios del cuerpo. Hay dos patrones principales;
- Morfea de placa diseminada: dispersa placas con piel no afectada que interviene. Puede ser isomorfo (que ocurre en sitios de fricción como la pretina, la línea del sujetador y los pliegues inguinales) o no isomorfo (placas dispersas en cualquier sitio).
- Morfo pansclerótica: circunferencial, confluente esclerosis, que generalmente es rápidamente progresiva y afecta la mayor parte del área de la superficie corporal. Esto ocurre en la infancia (deshabilita la morfo pansclerótica de la infancia) y la edad adulta (cuando se superpone con eosinofílica fascitis)
- La morfo generalizada ahorra dígitos y piel periareolar.
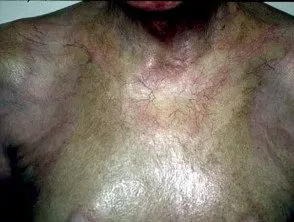
Morfo pansclerótico del tórax

Morfo
Ver más imágenes de morfo …
Morfo de patrón mixto
- La morfo de patrón mixto ocurre cuando está presente más de un subtipo anatómico.
- El patrón mixto más común es la morfo lineal de una extremidad, con una morfo de placa limitada en el tronco.
La morfo limitada se considera leve, mientras que la morfo lineal y la morfo generalizada son subtipos más graves. La profundidad de la afectación del tejido también es importante al evaluar la gravedad de la enfermedad; La afectación subdérmica implica una enfermedad más grave.
Morfología
La apariencia específica de la morfo varía y puede incluir:
- Una fase inflamatoria: parches rosados, morados o como moretones
- Esclerosis: la piel se vuelve dura, engrosada, encuadernada, brillante, de color blanco marfil y puede tener un borde púrpura de inflamación circundante
- Dispigmentación y atrofia. Esto se desarrolla después de un período de tiempo variable (generalmente meses o años); hiperpigmentación es más común que hipopigmentación. Superficial (dérmico) la atrofia se ve como una piel brillante, a menudo con vasos sanguíneos visibles. Una atrofia más profunda que afecta la grasa, los músculos o los huesos se presenta como hendiduras cóncavas o discrepancias en la circunferencia de la extremidad.
Mientras que la morfo pasa clásicamente por cada uno de estos morfológico etapas, este no es siempre el caso.
Compromiso de tejido profundo en la morfo
Cualquier subtipo de morfo puede afectar tejido conectivo debajo de la piel, como la grasa, la fascia, los músculos, los huesos, las articulaciones o, raramente, el cerebro (en la morfo lineal craneofacial). La afectación del tejido profundo es un marcador de enfermedad grave.
Cuando la fascia, el tejido conectivo debajo de la grasa, está involucrada:
- La piel puede verse arrugada, con una apariencia de adoquines o piel de naranja (naranja)
- Puede haber canalones a lo largo de los vasos sanguíneos (el surco firmar)
La afectación de huesos o articulaciones da como resultado la pérdida de tejido óseo, dolor y / o movimiento articular restringido (contracturas)
La fascitis eosinofílica es una forma de morfo pansclerótica con compromiso fascial profundo. La inflamación circunferencial y la esclerosis de la fascia (el tejido conectivo debajo de la grasa) coexisten con frecuencia con la esclerosis dérmica suprayacente u otros subtipos anatómicos de morfo, lo que indica que es discutible si debe considerarse una condición separada.
Los síntomas de la morfo
La morfo puede ser asintomático, o pueden surgir síntomas de la piel o tejidos más profundos, o pueden deberse a extracutáneo manifestaciones
Síntomas debidos a cambios en la piel.
- Algunos pacientes experimentan picazón y / o dolor por áreas de morfo inflamadas activamente.
- Anexa Las estructuras son destruidas por la esclerosis. Esto es de particular relevancia en la morfo lineal del cuero cabelludo, lo que resulta en permanente cabello pérdida.
- La esclerosis puede atrapar superficialmente nervios y provocar dolor, hormigueo y, a veces, debilidad leve.
Síntomas debidos a una afectación más profunda del tejido.
- La participación profunda sobre las articulaciones causa dolor en las articulaciones o movimiento articular limitado (contracturas).
- Constricción de la pared torácica en la morfo pansclerótica generalizada puede provocar dificultad para respirar.
- La implicación de los dientes y la mandíbula en la morfo lineal craneofacial puede causar problemas orales y dentales. La afectación de la articulación temporomandibular causa dificultad para masticar, bloqueo de la mandíbula o dolor.
- La afectación del cráneo y / o el cerebro puede causar dolores de cabeza o, en algunos casos, neurológico síntomas como parálisis nerviosa o convulsiones.
Síntomas sistémicos
Hasta el 30% de los pacientes con tipos más graves de morfo lineal o generalizado pueden presentar síntomas inflamatorios no específicos extracutáneos. Éstas incluyen:
- Fatiga, letargo
- Dolor y / o inflamación articular inespecífica (artralgia, artritis)
- Dolor muscular
- Reflujo / acidez estomacal
- Fenómeno de Raynaud (manos frías con cambios de color rojo / blanco / azul)
- Sequedad de los ojos, irritación o visión borrosa debido a ocular implicación (más comúnmente episcleritis, anterior uveítis, queratitis) – relacionado o no relacionado con el sitio de la morfo
Estas manifestaciones extracutáneas implican que la morfo es una condición inflamatoria sistémica. Por el contrario, la esclerosis sistémica produce daño directo y fibrosis de los pulmones, el corazón, los riñones y / o el tracto gastrointestinal, lo que no ocurre en la morfo.
¿Cómo se diagnostica la morfo?
El diagnóstico de morfo a menudo se realiza clínicamente, sin la necesidad de más pruebas. Biopsia, se pueden realizar análisis de sangre e imágenes si el diagnóstico o el alcance de la enfermedad no está claro.
Biopsia de piel
Una biopsia de piel permite la piel, subcutáneo grasa (y a veces fascia) para ser examinada bajo el microscopio. Los hallazgos clásicos en la morfo incluyen:
- Biopsia agudamente cuadrada (signo de “cortador de galletas”)
- Atrófico epidermis
- Engrosado, hialinizado colágeno, con posible pérdida de estructuras apendiculares (como glándulas sudoríparas y cabello folículos)
- Pérdida de grasa / atrapamiento
- Célula inflamatoria infiltrado (linfocitos +/- plasma células).
Análisis de sangre
- Eosinófilos contar (se puede aumentar)
- Marcadores inflamatorios (ESR o CRP puede ser elevado)
- Anti-nuclear anticuerpo (puede estar elevado, pero esclerosis sistémica específica ENA anticuerpos como anti-Sc70 son negativos)
- Pruebas de función tiroidea (pueden ser anormales; considerar si existe riesgo de enfermedad tiroidea autoinmune asociada)
- Factor reumatoide o anticuerpos anti-CCP si la artralgia / artritis (puede elevarse)
Imagen
Imagen de resonancia magnética (Resonancia magnética) se puede realizar para evaluar qué tan profundo se extiende la morfo más allá de la piel, por ejemplo en la morfo generalizada, la morfo lineal que cruza las articulaciones y la morfo lineal craneofacial.
¿Cómo se trata la morfo?
No hay cura para la morfo. El tratamiento está dirigido a detener la actividad y la progresión de la enfermedad en curso.
Actual terapia
La terapia tópica puede ayudar a formas limitadas y superficiales de morfo y puede reducir la picazón.
- Esteroides tópicos
- Tacrolimus ungüento
- Pomada de calcipotriol o crema
- Crema de imiquimod
Fototerapia
La fototerapia puede suavizar la morfo y tiene antiinflamatorio efectos
Diferentes longitudes de onda de Radiación ultravioleta puede ser usado.
-
UVA1 penetra más profundamente y, por lo tanto, es útil cuando están involucrados tejidos subcutáneos más profundos, pero rara vez está disponible.
- La fotoquimioterapia tópica o sistémica (PUVA, es decir, psoraleno + UVA) puede ser útil.
-
La banda estrecha UVB es menos efectiva, ya que solo penetra superficialmente.
Tratamiento sistémico
El tratamiento sistémico está destinado a prevenir la progresión y desactivar el proceso activo de la enfermedad. Por lo general, se necesita durante al menos 2 a 4 años, pero recaída puede ocurrir.
-
Metotrexato
-
Corticosteroides sistémicos
- Micofenolato de mofetilo
Las decisiones específicas de tratamiento en la morfo se guían por el subtipo de la morfo y su gravedad.
Morfia limitada superficial – leve
- Terapia tópica
-
Fototerapia (UVA1, nbUVB, PUVA)
Morfo lineal superficial generalizado o de inicio en adultos: moderado
- Terapias tópicas y fototerapia.
- Terapia sistémica
Formas profundas de morfo y pediátrico aparición de morfo lineal – grave
-
Metotrexato +/- corticosteroides sistémicos (IV pulsado y / u oral)
-
Micofenolato mofetilo +/- corticosteroides (IV pulsado y / u oral)
- Terapias combinadas
- Combinar 1S t y 2Dakota del Norte tratamientos en linea
- Añadir hidroxicloroquina
- Agregue fototerapia (UVA1 o PUVA si está disponible)
- Otras opciones
- Ciclosporina
-
Abatacept
- Tocilizumab
- Fotoféresis extracorpórea
- Otras terapias experimentales e informadas
La fisioterapia para mejorar la movilidad de las articulaciones debe realizarse con precaución en la morfo activa, ya que el trauma resultante puede potencialmente actuar como un desencadenante continuo de la enfermedad.
En algunos casos, la cirugía puede ser beneficiosa, como la transferencia de grasa autóloga, para mejorar la atrofia.
Monitoreo de la respuesta al tratamiento
La progresión de la enfermedad y la respuesta al tratamiento se pueden controlar mediante fotografías, la herramienta de evaluación cutánea localizada de esclerodermia (LoSCAT) y otras pruebas altamente especializadas, como la termografía infrarroja.
Herramienta de evaluación cutánea de esclerodermia localizada
LoSCAT es una herramienta validada utilizada para evaluar la actividad de la enfermedad y el daño a lo largo del tiempo. Evalúa 16 sitios del cuerpo e incluye dos dominios LS.
- El índice de gravedad de la esclerodermia localizada modificado (mLoSSI), que mide la actividad de la enfermedad
- El índice de daño de esclerodermia localizado (LoSDI), que mide el daño.
Puntuación para mLoSSI
- Eritema0: sin eritema; 1: ligero eritema / rosa; 2: rojo / claramente eritema; y 3: eritema rojo oscuro o marcado /violaceoso.
- Grosor de la piel: 0: grosor de la piel normal y libremente móvil; 1: ligero aumento de espesor, móvil; 2: aumento moderado del grosor, movilidad de la piel deteriorada; 3: aumento marcado del grosor o ausencia de movilidad de la piel.
- Nuevo lesión/ extensión de la lesión: desarrollo de nueva lesión y / o agrandamiento de una lesión existente en el último mes (puntuación de 3 si está presente).
Puntuación para el LoSDI
- Atrofia dérmica: 0: piel normal; 1: atrofia leve de la piel, es decir, piel brillante; 2: atrofia moderada, es decir, vasos sanguíneos visibles; y 3: atrofia severa de la piel, es decir, signo obvio de “caída de acantilados”.
- Atrofia subcutánea: 0: grosor subcutáneo normal; 1: aplanamiento; 2: superficie cóncava obvia; y 3: pérdida severa de grasa subcutánea (> 2/3 pérdida).
- Dispigmentación: evaluar tanto la hiper o hipopigmentación, lo que sea más prominente: 0: piel normal pigmento; 1: leve; 2: moderado; y 3: dispigmentación severa.
¿Cuál es la historia natural de la morfo?
La morfo puede seguir un curso prolongado, que puede ser recurrente y remitente, o crónicamente activo. Las formas más leves de la enfermedad tienden a volverse inactivas en 3 a 5 años.
La recaída puede ocurrir después de un tratamiento exitoso, especialmente en la morfo que comienza en la infancia.
Se pueden requerir cursos extendidos de tratamientos sistémicos de 4 a 5 años o más para minimizar el riesgo de recaída.

